Quando l’articolazione della spalla è usurata, cioè la sua cartilagine si è così tanto consumata da creare un dolore costante, anche di notte, ed una limitazione progressiva dei movimenti (specialmente nelle rotazioni), l’ortopedico specializzato nelle patologie di questa importante articolazione indica l’intervento di protesi di spalla.
L’indicazione è da ritenersi necessaria nei casi di artrosi importante, ma anche in alcune situazioni particolari come ad esempio:
- molte fratture complesse, definite in base al numero dei frammenti di frattura (3 – 4 frammenti). Questo è un caso di paziente che ho trattato con protesi di spalla per frattura a più frammenti dell’epifisi prossimale dell’omero, con un planning TC guidato preoperatorio.
- in fratture lussazioni o lussazioni inveterate (cioè dopo tanto tempo che la spalla è rimasta fuori sede): in questo caso di paziente che ho trattato con protesi di spalla per una lussazione posteriore passata misconosciuta per parecchio tempo è essenziale la TC di spalla (sempre e comunque quando visitando il paziente lo stesso non riesce nei movimenti né passivi né attivi alla mobilizzazione della spalla, sebbene la RX sia negativa per fratture!!).
- negli esiti di malconsolidazioni di vecchie fratture: può darsi che di fronte ad una radiografia di una “brutta” frattura, complicata e con prognosi negativa (cioè che verosimilmente l’evoluzione sarà verso una “spalla dolorosa”) l’ortopedico, parlando al paziente, spieghi il suo tentativo di salvare l’articolazione indicando un intervento di sintesi “a minima”, stabilizzando cioè i frammenti principali, evitando così damblée la sostituzione dell’articolazione. Questo è un caso di paziente con esiti di frattura del collo chirurgico dell’omero decalata e malconsolidata. Il trattamento degli esiti è sempre molto complesso, che implica un aumentato rischio infettivo all’intervento di protesi.
- in situazioni in cui non sia la sola cartilagine a creare il problema ma l’osso sottostante (nei casi di necrosi della testa omerale, idiopatiche o causate da terapie cortisoniche prolungate).
I casi più frequenti di intervento di protesi di spalla rimangono comunque quelli di pazienti affetti da artrosi, quindi in situazioni non traumatiche, dove ovviamente l’indicazione chirurgica viene posta solo dopo che i trattamenti incruenti, cioè terapia fisica (TECAR e magnetoterapia), riposo funzionale ed infiltrazioni non abbiano dato buon risultato; è importante una selezione giusta del paziente, e che questi capiscano sia gli scopi ma anche l’intento della riabilitazione post-operatoria la cui effettuazione è importante come la stessa procedura chirurgica nell’ottenere un buon risultato.
Nei casi di pazienti con artrite reumatoide, quella patologia autoimmunitaria che con tutte le sue sfaccettature e sue rappresentazioni cliniche genera autoanticorpi contro le cartilagini, le membrane sinoviali e le strutture articolari, l’intervento di protesi di spalla genera un sollievo immediato; a volte spinge il paziente a richiedere anche l’intervento alla spalla controlaterale, se usurata. Questo caso è un esempio di paziente che ho operato di protesi ad una prima spalla, e dopo un anno lei stessa si era presentata alla mia osservazione richiedendo il medesimo intervento anche a quella controlaterale.
L’artrosi glenoomerale associata a lesioni massive della cuffia dei rotatori non riparabili generalmente vengono trattate mediante l’impianto di una protesi inversa: protesi cioè dove la componente convessa si trova nella porzione della glena (cioè della scapola) e la controparte concava in quella omerale. Questa inversione della congruenza anatomica crea un aumento del braccio di leva del deltoide grazie all’abbassamento e alla medializzazione del centro di rotazione (nell’immagine sottostante si noti lo spostamento del centro di rotazione, concetto che sta alla base delle differenze biomeccaniche sottese tra una protesi di spalla anatomica ed inversa).
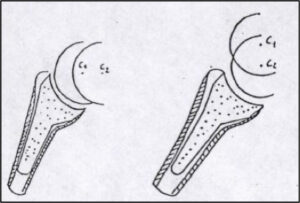
Le forze risultanti verso il collo della scapola limitano le forze tangenziali responsabili della mobilizzazione delle componenti, rendendola quindi maggiormente stabile sia ai tentativi di lussazione che a quelli di scollamento dall’osso periprotesico.
Una protesi inversa è costituita delle seguenti componenti: la metaglena o baseplate (cioè un disco cilindrico in titanio che viene posizionato sulla glena, rivestito posteriormente di idrossiapatite ed impiantato a pressione in uno scasso creato nella glena stessa della scapola, stabilizzato aumentando il suo grado di tenuta con viti divergenti nel collo), la glenosfera (una semisfera unita alla metaglena) ed uno stelo omerale con presa nel canale diafisario dell’omero, con un inserto in polietilene convesso.
L’importanza di un corretto planning preoperatorio è essenziale, oggigiorno meglio quello computerizzato sulla base di una TC della spalla stessa.
Prima di decidere quale tipo di componente glenoidea impiantare bisogna analizzare l’articolazione gleno-omerale sul piano orizzontale e su quello verticale.
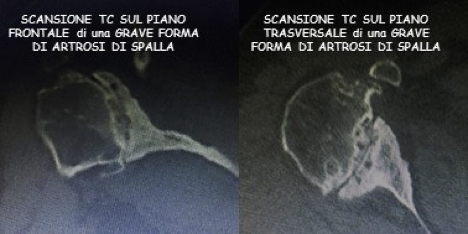
Sul piano verticale si valuta l’orientamento e l’usura della glena (da ricordare che un’erosione superiore è frequente nelle forme ascendenti in pazienti affetti da artrite reumatoide), una eccessiva medializzazione dell’omero o la migrazione superiore della sua testa (segno indiretto di una rottura massiva di cuffia); sul piano orizzontale specialmente la versione glenoidea, l’orientamento del canale midollare e il bone stock (cioè l’osso residuo presente: ricordo che l’artrosi mangia l’osso, più tempo passa e più è difficile l’intervento!!).
Solitamente non vi sono grosse alterazioni dell’anatomia omerale nell’artrosi primaria, a meno che non si tratti di casi di malconsolidazioni di vecchie fratture. In questi casi è necessario rimuovere i mezzi di sintesi presenti. Nei casi di fratture recenti, in cui le parti ossee (tuberosità) debbano essere riaccollate sullo stelo omerale, vengono utilizzate delle tecniche particolari mediante suture ad elevata resistenza.
Qualsiasi sia la tecnica operatoria l’obiettivo principale di un intervento di protesi di spalla è ridurre il dolore e migliorare il movimento articolare.
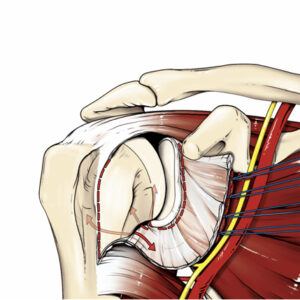
Strettamente collegata alla via chirurgica è la posizione del paziente: io utilizzo la posizione beachchair quindi con dorso inclinato di 45°, arto completamente libero quindi con possibilità di intrarotazione ed extrarotazione, appoggiato su un supporto amovibile. La via d’accesso è quella deltoideo-pettorale, che passa tra i muscoli deltoide e pettorale con minimo dispendio ematico, con solo distacco del tendine del sottoscapolare (la necessità che venga successivamente riaccollato mediante punti di sutura è ancora molto dibattuta negli interventi di protesi inversa).
Per quando riguarda il postoperatorio, il paziente inizia una cauta mobilizzazione già il giorno successivo.
IL paziente mantiene comunque un reggibraccio con fascione e all’incirca dopo 5 giorni viene dimesso con un programma di fisioterapia a casa: quindi esercizi passivi da subito, cauti esercizi attivi assistiti dopo 2 settimane, esercizi isometrici e stretching più aggressivo dopo 6 settimane. La base per una riabilitazione efficace è un approccio multidisciplinare che coinvolge il chirurgo, il paziente ed il fisioterapista, insieme in comunicazione continua. L’obiettivo è il recupero di un movimento fisiologico, della stabilità e della forza. Questo protocollo tende a proteggere le strutture nella fase precoce e successivamente massimizza il movimento e la forza quando la guarigione è ad uno stadio avanzato. Purtroppo nei casi di frattura il periodo di immobilizzazione deve ovviamente essere maggiore, per far sì che consolidino le tuberosità.